|
|
|
Definitions.
L’hématémèse se définit comme l’explusion de sang lors d’efforts de vomissements.
Le méléna est l’émission de sang noir par l’anus.
Les rectorragies sont l’émission de sang rouge par l’anus.
Le volume de sang extériorisé n’est absolument pas un témoin fiable de la gravité de l’hémorragie.
Conduite à tenir. mesures de reanimation
L’hémorragie digestive est toujours une urgence diagnostique, souvent thérapeutique.
Les gestes et prélèvements d’urgence en face d’une hémorragie digestive abondante
Prélèvements sanguins : numération formule sanguine-plaquettes, TP-TCK, groupe sanguin-Rhésus, RAI. |
Mise en place de 2 voies veineuses périphériques de bon calibre. |
Oxygénothérapie nasale. |
Remplissage par des solutés macro-moléculaires, en attendant les culots isogroupe isorhésus. Transfusion selon le retentissement hémodynamique. |
Surveillance : constantes cliniques (fréquence cardiaque, TA, fréquence respiratoire, conscience, diurèse…), constantes biologiques (hémoglobine, créatinine…), besoin transfusionnel. Le rythme de la surveillance et le lieu de celle ci sont fonctions de la gravité de l’hémorragie. |
Hémorragies digestives hautes
Principales causes d’hémorragie digestive abondante en France
Ulcère gastro-duodénal |
40% |
Varices oeso-gastriques |
20% |
Oesophagite |
10% |
Syndrome de Mallory-Weiss (déchirure longitudinale de l’œsophage lors d’efforts répétés de vomissements) |
10% |
Autres (angiodysplasie, cancer de l’œsophage, cancer de l’estomac) |
20% |
Hemorragie digestive haute chez le cirrhotique
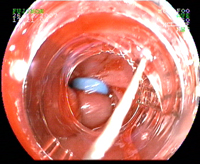
Ligature d'une varice hémorragique de l'oesophage Epidémiologie
Dans presque 70% des cas, il s’agit d’une rupture de varices, surtout oesophagiennes, plus rarement gastriques. Dans 20% des cas il s’agit d’un ulcère…
La mortalité du 1er épisode de rupture de varices oesophagiennes est de 30%.
Particularités du traitement d’une rupture de varices oesophagiennes
La correction de l’hypovolémie par un remplissage vasculaire doit être faite à minima. En efftet, lors de la correction de l’hypovolémie, la pression portale augmente plus vite que la volémie, ce qui peut favoriser la récidive hémorragique. Sauf cas particuliers, la transfusion a comme objectif un taux d’hématocrite entre 25 et 35%.
L’administration d’agents vaso-actifs (terlipressine, somatostatine) est instauré le plus précocement possible ( au mieux en pré-hospitalier).
Une antibioprophylaxie diminue les infections.
La fibroscopie oeso-gastro-duodénale fait le diagostic et permet la ligature des varices.
Les autres traitements sont plus rarement utilisés
Le TIPS s’envisage après échec de 2 traitements endoscopiques.
La chirurgie est réservée aux hémorragies réfractaires. En sachant que la mortalité est très élevée.
Prévention de la récidive hémorragique
Deux méthodes sont possibles : les béta-bloquants (propranolol, propranolol retard, nadolol) et/ou l’éradication des varices par séances répétées de ligature.
hémorragie d’origine ulcereuse
Epidémiologie. Particularités
Il s’agit de la 1ère cause d’hémorragie haute en France. La consommation d’aspirine ou d’AINS est en cause dans la moitié des cas.
Pronostic
Le pronostic est fonction des données cliniques (âge, présence d’un choc, co-morbidités) et endoscopiques (classification de Forrest)
Signification, valeur pronostique de la classification de Forrest
Type |
Description |
Prévalence
Moyenne (%) |
Récidive
Hémorragique (%) |
Chirurgie
(%) |
Mortalité
(%) |
I |
Saignement actif
en jet (Ia) ou en
nappe (Ib) |
18 |
55 |
35 |
11 |
IIa |
Vaisseau visible |
17 |
42 |
32 |
11 |
IIb |
Caillot adhérent |
17 |
22 |
12 |
5 |
IIc |
Tâches pigmentées |
20 |
10 |
6 |
3 |
III |
Cratère propre |
42 |
5 |
0.5 |
2 |
Traitement spécifique
Les inhibiteurs de la pompe à protons sont donnés à fortes doses, dès la suspicion diagnostique.
Le traitement endoscopique est réservé aux ulcères Forrest Ia, Ib, IIa, IIb. Il associe souvent 2 des 3 méthodes disponibles.
Méthodes d’hémostase endoscopique des ulcères hémorragiques |
Mise en place d’un hémoclip.
Electro-coagulation au plasma d’argon.
Injection d’adréanline au 1/10 000. |
Indications (de plus en plus rares) du traitement chirurgical |
Hémorragies digestives massives sans possibilité d’un traitement endoscopique.
Persistance de l’hémorragie avec transfusion de plus de 6-8 culots globulaires.
En cas de récidive après un 1er traitement endoscopique : si 1ère hémorragie grave ou ulcère > 2 cm ou ulcère de la face postérieure du bulbe ou ulcère de la petite courbure. |
Hemorragie digestive basse
Le saignement est alors du à une lésion située au niveau du grêle, du colôn, du rectum ou de l’anus.
Etiologies les plus frequentes et leur traitement
Maladie |
Fréquence |
Particularités |
Traitement |
Hémorroides |
+++ |
Hémorragie rarement grave. Cause la plus fréquente des rectorragies. |
Il dépend surtout de la procidence associée et rarement de l’hémorragie : ligature, chirurgie ou régularisation du transit seul. |
Diverticulose colique |
+++ |
L’hémorragie cesse spontanément dans 90% des cas. |
Si possible tenter un traitement endoscopique en période hémorragique, ou une embolisation par voie radiologique. |
Cancer et polypes coliques |
++ |
L’hémorragie est rarement abondante. |
Le polype est enlevé par voie endoscopique. Le cancer est traité par voie chirurgicale. |
Colite ischémique |
++ |
Pathologie fréquente (en raison de la population âgée). |
Le traitement est fonction de la gravité. Si colite gangréneuse (grave) : colectomie. Si non gangréneuse : surveillance et traitement de la cause. |
Angiodysplasies |
++ |
L’hémorragie cesse spontanément dans 90% des cas. |
Le meilleur traitement est endoscopique : électrocoagulation au plasma d’argon. |
Rectite radique |
+ |
Lésion post-radiothérapie. Survient de manière précoce ou à distance. |
Le traitement est endoscopique : électrocoagulation au plasma d’argon. |
|

 Douleurs abdominales et lombaires aigues
Douleurs abdominales et lombaires aigues Hémorragie digestive
Hémorragie digestive